Para muitas mulheres, engravidar é um dos maiores sonhos. Porém, o que a maioria não sabe é que, para isso, é necessário estar com a saúde em dia, principalmente após determinados procedimentos, como a cirurgia bariátrica, por exemplo.

Mas afinal, é possível ter uma gravidez saudável depois de passar por esse procedimento? Responderemos essa questão no artigo de hoje. Acompanhe!
Cirurgia bariátrica ou ‘redução de estômago’ é o procedimento indicado para o tratamento da obesidade. Esse tipo de cirurgia pode ser realizado pelo método Sleeve ou Bypass gástrico.
De acordo com estudos, 50% das mulheres em idade reprodutiva realizam cirurgia bariátrica. Porém, quando a paciente lida com problemas como a obesidade e pretende ter uma gravidez logo após o procedimento, deve estar ciente do prazo e cuidados para que seja uma gestação saudável.
Isso porque a cirurgia bariátrica provoca grandes modificações no organismo, levando um tempo para se adaptar. Segundo os médicos, esse tempo pode variar de 12 a 18 meses.
Além disso, pode ocorrer a falta de nutrientes e se a pessoa não seguir o prazo recomendado e engravidar antes, os problemas de nutrição podem se agravar e prejudicar o feto.
Agora você deve estar se perguntando: será que realmente é muito arriscado engravidar após a cirurgia? A resposta é que, tomando os cuidados necessários e seguindo as orientações médicas, problemas como os que citamos acima podem ser evitados.
Em geral, a gestação pós-bariátrica deve ser acompanhada de maneira rigorosa pelo nutricionista e endocrinologista.
Entre os cuidados necessários para ter uma gravidez saudável após a cirurgia bariátrica, podemos destacar:
Conforme dissemos, é fundamental que a paciente aguarde o prazo de recuperação da cirurgia, sendo em média 18 meses, uma vez que o organismo leva um tempo para a recuperação e podem haver alguns efeitos colaterais, como intolerância alimentar e vômito.
Então, para não impactar na gestação, o ideal é seguir o tempo determinado pelo médico após a cirurgia.
Manter uma dieta saudável é essencial para que a cirurgia obtenha um resultado positivo. Assim sendo, quando a mulher deseja engravidar, o acompanhamento nutricional é indispensável.
No cardápio deve sempre conter verduras, proteínas, frutas, carboidratos para garantir a saúde da mãe e do bebê.
A suplementação também é importante para que a paciente possa lidar com a carência de vitaminas. É necessário consultar o médico para saber quais devem ser as vitaminas necessárias.
Por fim, quando as mulheres passam por esse tipo de cirurgia, elas precisam lidar com várias questões, inclusive emocionais. Desta forma, é importante que elas tenham um acompanhamento psicológico, principalmente durante a gestação.
Gostou do conteúdo? Se tiver outras dúvidas sobre o assunto, deixe um comentário abaixo!
O esôfago é um órgão localizado entre faringe e estômago, fazendo parte do aparelho digestivo. Quando células malignas começam a se desenvolver em seu revestimento interno, surge então o câncer de esôfago.

Quer entender um pouco mais sobre a doença, o que pode causá-la e se existem chances de cura? Acompanhe o artigo a seguir!
Podemos dizer que a parede do esôfago é formada por quatro camadas diferentes, sendo elas:
Em suas extremidades, o esôfago apresenta uma válvula que recebe o nome de esfíncteres superior e inferior, sendo responsáveis por abrir, fechar ou até mesmo interromper a passagem do bolo alimentar.
O câncer de esôfago é uma lesão maligna que, conforme dissemos, se desenvolve nas células que revestem o interior do esôfago. Sua incidência é maior em indíviduos do sexo masculino.
Esse é um tipo de câncer que não apresenta causas totalmente definidas, mas existem alguns fatores que podem contribuir para o seu desenvolvimento, sendo eles:
Também podemos destacar como uma das causas da doença o ‘esôfago de Barrett', que ocorre quando o indivíduo tem um quadro de refluxo, ou seja, a volta do ácido para o estômago, levando à sensação de queimação.
A partir daí, se desenvolve uma célula no órgão, diferente da célula original para criar uma defesa contra o ácido. E durante todo esse processo, existem grandes chances de as células se tornarem malignas.
Em fase inicial, geralmente, a doença não apresenta sintomas. Porém, ao longo do tempo ocorre o progresso do tumor e surgem alguns sinais característicos, como por exemplo:
Com relação às chances de cura, tudo dependerá do estadiamento, isto é, o avanço da doença desde o momento em que o paciente recebeu o diagnóstico. O estadiamento pode variar de zero a quatro, em estágios 0, I e II considerados como iniciais e os mais avançados III e IV.
Também é importante considerar a agressividade e o tipo de tumor, ou seja, se ele tende a ter metástase rapidamente e se existe a possibilidade de recidiva.
Em todo caso, ao notar algum sintoma como dificuldade de engolir ou engasgo frequente, sintomas estes alusivos ao câncer de esôfago é importante consultar o médico para confirmação do diagnóstico e tratamento adequado. Assim, as chances de cura poderão ser maiores.
Se você foi diagnosticado com a doença ou conhece alguém que precisa dessa informação, compartilhe esse post!
A primeira cirurgia robótica realizada no Brasil aconteceu no ano de 2008. Em 30 de março de 2022 completou treze anos da primeira cirurgia robótica no Brasil. O procedimento foi realizado pelos profissionais do Hospital Israelita Albert Einstein, em São Paulo, tornou-se o marco para os avanços tecnológicos e científicos no país.

Menos invasiva e com potencial para uma recuperação mais rápida, a cirurgia robótica conquista cada vez mais cirurgiões das mais variadas áreas. São realizadas cirurgias nas áreas de Urologia, Ginecologia, Cirurgia Geral e do Aparelho Digestivo, Coloproctologia, Cirurgia Torácica, Cirurgia de Cabeça e Pescoço, Cirurgia Cardíaca, Cirurgia Pediátrica e Cirurgia Oncológica, que beneficiaram milhares de pacientes.
Entenda melhor sobre as cirurgias robóticas, e quais as vantagens da realização desse procedimento, tanto para o paciente como para o médico.
A cirurgia robótica é uma técnica minimamente invasiva, conduzida pelo cirurgião e executada através do robô, por meio de um controle de movimentos. Através dessa técnica cirúrgica, é possível operar realizando incisões muito menores que a incisões realizadas nas cirurgias tradicionais.
O cirurgião tem uma visão HD 3D durante todo o procedimento, além disso é possível controlar os braços, câmera e todos os instrumentos com, e todos os seus movimentos, são filtrados para evitar tremores. Atualmente, é a técnica mais moderna no que se refere a procedimentos minimamente invasivos. Permite, evitando o cansaço do cirurgião, realizar procedimentos mais complexos com mais segurança.
Tanto na cirurgia robótica como na laparoscopia, são cirurgias minimamente invasivas, ou seja, são realizadas através de pequenas incisões. A diferença entre elas é que a cirurgia robótica, possui uma plataforma que mantém os instrumentos ao lado do paciente. O profissional fica posicionado em um console, de onde comanda o robô que, por sua vez, transmite os movimentos às pinças.
Além disso, os instrumentos podem se mexer em todas as direções. Com isso, há mais liberdade para operar e uma precisão maior nos procedimentos mais complexos. Outra característica é a visualização tridimensional (3D) da câmera, que oferece uma visão e percepção de espaço melhores ao médico.O cirurgião segura os instrumentos e a comunicação dos movimentos é feita através deste meio tecnológico.
Por essas razões, a cirurgia robótica destaca-se quando comparada à cirurgia videolaparoscópica. Todavia, é importante lembrar que o procedimento por vídeo continua sendo muito utilizado, principalmente em razão da facilidade ao acesso e ao baixo custo quando comparada à cirurgia robótica,
A cirurgia robótica é aplicável para o tratamento de diferentes tipos de doenças, principalmente para aquelas de alta complexidade, diz o Dr. Leandro Cardoso.
Em razão do crescimento da técnica cirúrgica robótica, as possibilidades de usar a robótica nas cirurgias do aparelho digestivo só se ampliam, porque se desenvolveram novos materiais cirúrgicos que aumentaram muito a segurança.
Atualmente, fazemos cirurgias robótica em: hérnia de hiato, cirurgia bariátrica, fígado, esôfago, pâncreas e reto.
A cirurgia cirúrgica da obesidade por sinal, tem ocupado um espaço enorme, com excelente resultado aplicando a técnica da cirurgia robótica para a cirurgia de redução de peso, a cirurgia bariátrica.
Você sente incômodo ao evacuar? Percebeu a mudança nas suas fezes: cor, consistência e frequência? Cuidado! Esses podem ser sintomas de câncer de cólon.

O câncer de cólon ou de intestino grosso, que é a parte final do trato digestivo, é um dos tumores mais frequentes que existe. O câncer de cólon e reto é o quarto tumor mais frequente, perdendo apenas para a pele, próstata e pulmão, e nas mulheres é o terceiro, ficando atrás somente do câncer de pele e do tão famoso câncer de mama.
É uma doença traiçoeira, pois é silenciosa. Se você esperar pelos sintomas, pode levar um tempo para diagnosticar, e muitas vezes isso só acontece quando o câncer de colón já encontra-se em fase avançada.
Em geral, um tumor de intestino, conforme aumenta de tamanho, ele vai obstruindo o intestino, consequentemente reduz a frequência das evacuações. Por exemplo, se o comum da pessoa é evacuar uma vez ao dia, ela passa a ir cada vez mais espaçadamente. Existem casos de pacientes que evacuam uma vez a cada 23 dias. O contrário também pode ser sintoma de câncer de intestino: a pessoa que uma vez ao dia começa a ir 23 vezes evacuando menos, quantidade em cada uma das vezes, isso pode ser um sinal também de um câncer de intestino.
É fundamental que quando esses sintomas apareçam você procure imediatamente um médico, pois esse é um sinal de que a doença já não está mais numa fase inicial e as chances de cura diminuem.
Inicialmente, aparecem “carocinhos” no intestino que são chamados de pólipos. Como crescem dentro do intestino, esses pólipos não são visíveis, como também não causam muitos sintomas. É uma situação que seria totalmente curável, antes de virar um câncer. Por isso é tão importante a realização do rastreamento periódico.
Se você procura ajuda de um profissional, apenas quando os sintomas já estiverem presentes, a chance de cura diminui consideravelmente.
Ainda não se sabe a causa exata desta doença. Como não se sabe a causa, também não se sabe como evitar. O que sabemos é que tem alguns fatores que aumentam o risco da pessoa ter o câncer de colón. São eles:
Manter o intestino sempre sob vigilância em relação ao que chamamos de rastreamento. Esse rastreamento deve ser realizado a partir dos 50 anos, através de exames como colonoscopia, pesquisa de sangue oculto nas fezes. A Sociedade Brasileira de Coloproctologia (SBCP) recomenda que a colonoscopia seja feita a cada 10 anos a partir dos 50 anos, quando não estiver disponível a colonoscopia, realiza-se o sangue oculto a cada 2 a 5 anos. Além disso, agir contra os fatores de risco, como ingerir dieta rica em fibras, realizar exercícios físicos regularmente, combater o excesso de peso, controlar bem o diabetes, reduzir a ingestão de álcool e uso do cigarro. Todos esses fatores vão ser protetores para o câncer de colón.
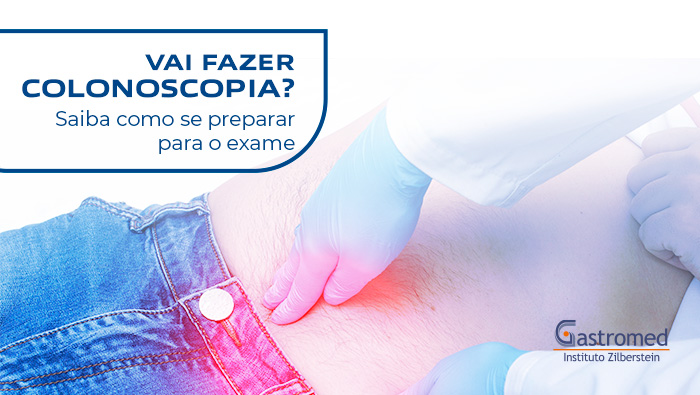
Vai fazer colonoscopia? Saiba com se preparar para o exame.
Se você identificou algum dos sintomas que foram citados, procure um médico, preferencialmente um cirurgião do aparelho digestivo, um coloproctologista, para auxiliar você.
As hérnias consistem em abaulamentos ou protuberâncias que surgem por haver regiões naturalmente enfraquecidas na musculatura da parede abdominal ou pelo não fechamento de condutos durante o desenvolvimento fetal (hérnias congênitas).
A hérnia inguinal ocorre na virilha (zona de junção entre a coxa e a parte inferior do abdome) e representa o tipo mais comum de hérnia (corresponde a 75% de todas as hérnias). Os homens são mais vulneráveis a esse tipo de hérnia devido a fraqueza na parede muscular criada pela passagem do testículo para a bolsa escrotal.
A hérnia inguinal, quando não diagnosticada e tratada corretamente, pode provocar consequências graves para o paciente, como o comprometimento do fluxo sanguíneo na região afetada e até mesmo o risco de necrose.
Existem dois tipos de hérnia inguinal: indireta e direta. A hérnia indireta é mais comum em bebês e adultos jovens, e está associada a um problema congênito. Já a hérnia direta é adquirida ao longo da vida, geralmente após muito tempo de esforço físico.
Leia também:
Os principais sintomas de uma hérnia inguinal incluem: dor e inchaço na região da virilha. Outros sintomas podem incluir dor ao movimentar ou tocar a área afetada, sensação de peso ou pressão na virilha e dor ao tossir ou fazer força para evacuar, até complicações com risco à vida, como obstrução e isquemia intestinal.
No caso da hérnia encarcerada ou estrangulada (estágio grave), os sintomas mais frequentes são:
Também podem estar associados:
Antigamente, o diagnóstico da hérnia inguinal era sinônimo de cirurgia. Atualmente, com o avanço da medicina, a indicação de cirurgia é mais seletiva, sendo considerando a sintomatologia, comorbidades e localização da hérnia e as particularidades de cada pessoa.
Nas hérnias complicadas (hérnia grave), como obstrução intestinal ou estrangulamento, todas devem ser operadas em até 4 a 6 horas para prevenir deterioração clínica do paciente.
Os pacientes com encarceramento agudo, mas sem sinais de estrangulamento (como alterações de pele, peritonite) também devem ser candidatos para reparo cirúrgico urgente.
Nos casos de hérnias inguinais assintomáticas ou pouco sintomáticas, é possível realizar o reparo eletivo, sempre com o objetivo de prevenir complicações futuras. Mas, é importante saber que com o passar dos anos, a probabilidade de necessitar de cirurgia aumenta. Sendo aproximadamente 38% em 3 anos, e até 70% em 7 a 10 anos.
A cirurgia para hérnia inguinal é a herniorrafia inguinal, é a única forma de tratar esse problema. É uma cirurgia considerada simples, desde que o paciente não apresente complicações em relação à doença. As três técnicas de cirurgias possíveis são:
O cirurgião especialista em hérnia, escolherá a melhor opção, após consulta e avaliação criteriosa. Não existe uma técnica cirúrgica definitiva e que serve para todas as situações: cada caso é único, cada paciente tem as suas necessidades e particularidades.
Se você identificar alguns dos sintomas citados, procure um médico especializado no tratamento de hérnia inguinal e evite complicações.
Hérnia é a protrusão de uma estrutura para fora da cavidade a qual ela originalmente pertencia. As hérnias inguinais são as mais comuns. Elas representam cerca de 75% de todas as hérnias da parede abdominal.

As hérnias femorais representam apenas cerca de 3% do total. E em conjunto com as inguinais, são classificadas como hérnias da virilha. As incisionais representam 10% do total e são verdadeiros desafios cirúrgicos. Por fim, as hérnias umbilicais somam cerca de 3% e outras hérnias menos comuns somam, em conjunto, 5%.
As hérnias da parede abdominal podem ser classificadas por localização (mais comum) ou pela etiologia (congênitas ou adquiridas).
A hérnia inguinal é uma condição em que um tecido do corpo protubera através de uma abertura na parede muscular. A hérnia inguinal pode ocorrer em qualquer idade, mas é mais comum em homens adultos.
Esse tipo de hérnia é mais frequente no lado direito, devido a descida mais lenta do testículo direito nos homens (maior probabilidade de o conduto peritônio vaginal estar patente), e pela assimetria da pelve feminina.
A hérnia inguinal direita é mais comum e ocorre quando o intestino delgado protuberante atravessa a abertura na parede abdominal. Já a hérnia inguinal esquerda ocorre quando o intestino grosso protuberante atravessa a abertura.
A hérnia inguinal é dividida em dois tipos: a direta e a indireta. A diferença entre elas está no local da fissura na parede abdominal.
Na hérnia inguinal indireta, a fissura está acima do ligamento inguinal, na junção do músculo oblíquo externo com o músculo transverso do abdômen. O saco herniário passa pelo canal inguinal, enquanto na hérnia inguinal direta o saco herniário não passa pelo canal inguinal.
Na hérnia inguinal direta, a fissura está no local onde o ligamento inguinal se une ao osso púbis.
O problema aqui é adquirido ao longo da vida. A principal causa é o enfraquecimento da parede posterior do canal inguinal.
As apresentações clínicas das hérnias da hérnia inguinal podem variar. Desde um abaulamento na região, até complicações com risco à vida, como obstrução e isquemia intestinal.
O sintoma mais comum da hérnia é a sensação de peso ou desconforto no local, que pode ou não estar associado a um abaulamento visível.
Esse é um detalhe importante. O abaulamento local sugere fortemente o diagnóstico de hérnia, mas é importante ressaltar que sua ausência não afasta a possibilidade.
O aumento da pressão intra abdominal geralmente aumenta o desconforto provocando fortes dores no local. Levantamento de peso, esforço físico, ou até períodos prolongados em pé, também podem intensificar os sintomas. Para o alívio do sintoma, normalmente há necessidade de cessar o esforço ou deitar.
O motivo da dor/desconforto local é a compressão do conteúdo no interior da hérnia (parede intestinal, gordura abdominal) pelo colo herniário. Quando a dor é intensa, ao ponto de nada alivia-la, a possibilidade de encarceramento ou estrangulamento é muito alta.
O achado mais comum no exame físico é o abaulamento na região inguinal. O médico realiza o exame físico com o paciente em pé, e na sequência, com o paciente deitado.
Existe um teste muito importante chamado de manobra de Valsalva, na qual o paciente é convidado a soprar o dorso da mão, sem deixar o ar escapar. Na existência da hérnia, ao realizar essa manobra a tendência é que a região inguinal apresente-se abaulada, ou seja, a hérnia torna-se visível.
Caso a hérnia não seja visível, o examinador realiza a palpação da região inguinal. E introduz o dedo indicador (com a polpa do dedo virada para o paciente) no anel inguinal superficial, através da pele do escroto, percorrendo o canal inguinal.
Neste momento, pode-se identificar o funículo espermático, o ligamento inguinal e até o anel inguinal profundo, além de eventuais hérnias.
O diagnóstico de hérnias, na maioria das vezes, é clínico. Porém exames de imagem, como ultrassonografia, podem ser necessários.
Ao contrário do que muitos pensam, nem toda hérnia inguinal precisa ser operada. Cada vez mais, os médicos são seletivos na indicação de cirurgia de acordo com a sintomatologia, comorbidades e localização da hérnia.
Nas hérnias complicadas como: obstrução intestinal ou estrangulamento, devem ser operadas em até 4 a 6 horas para prevenir deterioração clínica do paciente. Os pacientes com encarceramento agudo, mas sem sinais de estrangulamento (como alterações de pele, peritonite) também devem ser candidatos para reparo cirúrgico urgente.
É importante ressaltar, que com o passar dos anos, a probabilidade de necessitar de cirurgia aumenta. Sendo aproximadamente 38% em 3 anos, e até 70% em 7 a 10 anos.
Como você pode ver aqui, graças ao avanço da medicina, o tratamento da hérnia inguinal pode incluir cirurgia, fisioterapia ou outros tratamentos médicos. Por isso, é essencial que você seja acompanhado por um especialista para que ele possa fazer o estudo detalhado do seu caso e indicar o melhor tratamento para você.
Espero ter ajudado você com este artigo! Caso tenha outras dúvidas ou queira agendar uma consulta, entre em contato conosco.
É sempre um grande prazer ajudar você!
A colonoscopia é um exame que permite visualizar o interior do cólon (intestino grosso) e do reto. É muito importante para o diagnóstico e tratamento de doenças do cólon, por exemplo, câncer de cólon, pólipos ou outras lesões que podem ser tratadas e diagnosticadas pela colonoscopia.

Esse exame é de grande importância, principalmente na prevenção e no tratamento do câncer do intestino, já que é um exame que permite tratar os casos precoces e também ajuda na abordagem e biópsia.
Médicos especialistas costumam indicar a colonoscopia para cauterização de vasos sanguíneos ou até uma descompressão de volvo intestinal. Além disso, é recomendado que pessoas a partir dos 45 anos de idade realizem o exame rotineiramente para o rastreio do câncer do cólon como prevenção.
O exame é feito sob sedação, a GASTROMED – INSTITUTO ZILBERSTEIN conta com uma equipe de anestesistas, especialistas nesse tipo de exames. Com isso, garantimos ainda mais segurança na realização da colonoscopia. Para a sedação, será puncionado um acesso venoso,l serão infundidos alguns sedativos, levando você a um sono profundo. Na maioria dos casos, você vai dormir e ao acordar o exame já terá terminado.
O preparo para a colonoscopia é essencial para que o médico possa ter uma visão clara do seu cólon, reduzir o risco de complicações e garantir o sucesso no procedimento.
É importante que você saiba que o preparo para a colonoscopia, começa 2 dias antes do da realização do exame.
Nos 2 dias que antecedem o exame, é necessário se alimentar com uma dieta leve, dê preferência aos seguintes alimentos:
Alimentos com corantes vermelhos devem ser evitados. Deve-se ingerir no mínimo 2 litros de líquidos de coloração clara como: água, chá, sucos e bebidas isotônicas.
Alguns alimentos e líquidos não podem ser ingeridos:
Uma das etapas do seu preparo é o jejum, nessa etapa os alimentos sólidos são proibidos e por um período você poderá ingerir somente líquidos. É importante estar de estômago vazio na hora da sedação para segurança do procedimento.
Verifique os horários dessas restrições na sua folha de preparo, elas variam conforme o horário em que seu exame foi agendado. Geralmente, o jejum se inicia de 4 a 6 horas antes do exame.
Na véspera do exame (24 horas antes do exame), é necessário tomar algumas medicações. As medicações serão tomadas em 2 etapas.
Primeira etapa: o médico informará na folha de preparo os nomes dos medicamentos, assim como os horários indicados para a ingestão. Esses medicamentos podem provocar cólicas e diarréias. Por isso, aconselho que permaneça em sua casa durante a preparação para o exame.
Segunda etapa: consiste na ingestão de um medicamento chamado manitol para limpeza final do intestino. O tempo dessa fase do preparo depende de cada indivíduo e ela pode ser feita em casa ou já no hospital. Esta medicação não é vendida nas farmácias e deverá ser retirada no hospital. Quando o manitol chega ao estômago, ele pode causar sensação de estufamento. Nesse momento, caminhar ajuda a esvaziar o estômago, evitando a ocorrência de náuseas, vômito e permitindo a ação do manitol nos intestinos.
Você saberá que o intestino está preparado quando as evacuações ficarem com aspecto semelhante ao da urina e for possível observar o fundo do vaso sanitário. A qualidade do exame está relacionada à qualidade do preparo, por isso é importante que o preparo seja seguido rigorosamente, pois a presença de resíduos poderá prejudicar a qualidade do exame, tornando o laudo inconclusivo.
É importante ressaltar que, caso esteja doente ou com febre, o exame não deve ser realizado.
Após a realização do exame, você permanecerá no local por volta de 60 minutos para a recuperação e só será liberado quando o efeito da sedação passar completamente e sob cuidados do seu acompanhante.
Continue com uma alimentação leve e ingira bastante líquido no restante do dia. A diarreia pode persistir por cerca de 24 horas após o procedimento. É normal que haja a presença de sangue nas fezes após o exame comum, quando se realiza uma biópsia e polipectomia durante o exame. Se notar sangramento em maior quantidade, dor abdominal forte ou febre, é indicado entrar em contato com o seu médico para ser avaliado.
Espero que esse artigo ajude você a se preparar para a sua colonoscopia com mais segurança.
Compartilhe este conteúdo com outras pessoas, que assim como você precisam dessas informações.
Mulheres são mais propensas a desenvolver incontinência fecal, principalmente em razão do trabalho de parto, que pode causar a degeneração parcial do nervo pudendo.

Neste artigo, você vai entender o que é incontinência fecal, quais as possíveis causas e tratamento.
Incontinência fecal é um problema de saúde que afeta a capacidade do indivíduo de controlar seus movimentos intestinais. Pessoas com incontinência fecal podem experimentar perda de controle sobre seus movimentos intestinais e podem ter dificuldade para segurar ou conter gases ou fezes.
A incontinência fecal é um problema que pode afetar pessoas de todas as idades e pode ser causado por diversos fatores. Os sintomas da incontinência fecal podem incluir a perda involuntária de fezes ou gases, ou a necessidade urgente de defecar. Além disso, pode afetar a qualidade de vida e causar problemas psicológicos, como ansiedade e depressão.
Leia também:
Por que depressão pode causar obesidade?
Incontinência fecal pode ser causada por diversos fatores, como problemas no trato gastrointestinal, doenças neurológicas, esclerose múltipla e outras condições médicas. Além disso, ela também pode ser causada pelo uso de certos medicamentos, como antidepressivos, antipsicóticos e anticonvulsivantes.
Pode ser causado por:
A predominância da incontinência fecal entre as mulheres, está relacionada principalmente ao trabalho de parto que determina o estiramento e a degeneração parcial do nervo pudendo. Outra causa importante é a prisão de ventre, também mais comum no sexo feminino.
Acima dos 70 anos, a incontinência fecal se manifesta igualmente nos dois sexos.
O diagnóstico da incontinência fecal é feito pelo proctologista através da avaliação dos sintomas (início e duração), histórico de saúde, de cirurgias anteriores e do uso de medicamentos, além do exame físico do ânus e do toque retal.
Além disso, o médico pode solicitar exames como ultrassom retal, proctografia, ressonância magnética ou colonoscopia, por exemplo.
O tratamento da incontinência fecal pode variar, dependendo da causa subjacente. Se causada por um problema físico, o tratamento pode incluir exercícios ou cirurgia e em alguns casos pode ser necessário incluir acompanhamento psicológico.
Por isso, aos primeiros sinais e sintomas é importante procurar ajuda médica para tratar a incontinência fecal.
Alguns hábitos e rotinas que você tem durante a sua vida, podem contribuir na prevenção do desenvolvimento da incontinência fecal.
Aqui estão 10 maneiras de prevenir a incontinência fecal:
Agora que você já entendeu as possíveis causas e como prevenir a incontinência fecal, compartilhe esse conteúdo com o maior número de pessoas para que elas também se beneficiem com essas informações.
A GASTROMED oferece 18 tipos de exames e, mais do que qualidade no atendimento e na realização dos procedimentos, a empresa pensa na facilidade do paciente, por isso, permite que os resultados sejam consultados de forma on-line.
A consulta do resultado de exames é realizada pelo portal da GASTROMED, de forma simples, rápida e intuitiva, possibilitando que o paciente encontre o resultado de exames como:
Como faço a consulta?
Para realizar a consulta do resultado do seu exame, basta você entrar no site da GASTROMED e, no canto superior direito, procurar pela aba ‘Resultados de Exames’, ao clicar nela, uma nova página será aberta.
Na nova página, será solicitado o CPF, data de nascimento e ID, que será disponibilizado pela GASTROMED. Ao acessar a página, aparecerá todos os exames realizados por você, onde poderá ser escolhido qual você quer ver o resultado.
A GASTROMED
A GASTROMED é uma empresa especializada no diagnóstico e tratamento dos problemas do aparelho digestivo, oferecendo aos pacientes um corpo técnico especializado e estando atualizado e na vanguarda dos procedimentos desta área.
Para saber mais sobre os procedimentos, agende sua consulta na GASTROMED - INSTITUTO ZILBERSTEIN.
A cirurgia bariátrica é um dos procedimentos mais populares e eficientes no combate à obesidade, mas ela não é o único. A gastroplastia endoscópica é uma técnica capaz de reduzir o volume gástrico sem cirurgia.
Como o nome sugere, a técnica é realizada de forma similar a uma endoscopia, via oral e sob anestesia geral. É menos invasiva do que uma cirurgia, não há incisão e não deixa cicatrizes.
O procedimento promove a diminuição do estômago por meio de uma costura interna, fazendo com que a saciedade ocorra mais rápido e dure mais tempo. O método é irreversível, o tempo de realização varia entre 45 e 90 minutos e a recuperação é rápida.
Alguns grupos indicados para a realização da gastroplastia endoscópica são: obesos que não podem ser submetidos a cirurgia bariátrica; pessoas com IMC (Índice de Massa Corporal) entre 30 e 40; pessoas com dificuldades para emagrecer de outras formas; quem já fez a cirurgia bariátrica, mas não teve o resultado desejado.
Os cuidados após o procedimento incluem respeitar a dieta prescrita, repousar, evitar levantar peso, evitar bebidas alcoólicas e fazer uso de medicamentos, se necessário. O acompanhamento médico nesse momento é fundamental.
A GASTROMED – Instituto Zilberstein conta com profissionais altamente competentes aptos a realizarem a gastroplastia endoscópica. Entre em contato e agende uma consulta.
A perda de peso é um desejo de muitas pessoas e há muitos procedimentos indicados para isso, o que pode acabar gerando dúvidas aos pacientes. Para decidir a melhor opção é fundamental conhecer bem as alternativas disponíveis.
Um dos procedimentos mais conhecidos é a cirurgia bariátrica. Muito eficaz, é indicada com base no IMC (Índice de Massa Corpórea) do indivíduo. A cirurgia é realizada de formas e com técnicas diferentes. O resultado consiste em reduzir o estômago drasticamente. Dessa forma, ocorre uma mudança significativa na vida do paciente.
Confira outros procedimentos:
A GASTROMED – Instituto Zilberstein conta com uma equipe multidisciplinar especializada no tratamento clínico e cirúrgico da obesidade. Entre em contato e agende uma consulta.
Segundo a OMS (Organização Mundial da Saúde) a obesidade é um dos maiores problemas de saúde pública. É uma doença que precisa ser levada a sério e o seu crescimento é preocupante, pois ela pode desencadear diversas complicações à saúde e até levar à morte.
O estilo de vida atual, com o consumo de fast-foods, alimentos ultraprocessados, ricos em açúcares e gorduras, associado ao sedentarismo, é um dos principais fatores que contribuí para o aumento de casos e o avanço da doença.
O diagnóstico é feito com base no IMC (Índice de Massa Corpórea), que avalia a relação entre peso e altura. Um resultado igual ou superior a 30 caracteriza obesidade. Quanto maior o IMC mais chances o indivíduo tem de desenvolver outros problemas de saúde, como:
Além dessas consequências, a doença ainda afeta o bem-estar e a qualidade de vida do paciente. Portanto, o tratamento é fundamental.
A GASTROMED – Instituto Zilberstein é referência nas várias modalidades de cirurgia para a obesidade e ainda oferece tratamento para a doença, contando com uma equipe multidisciplinar, competente e dedicada, integrada por psicólogos, nutricionistas e cirurgiões.
O instituto nasceu há 30 anos e desde então vem mudando a vida das pessoas. Confie na experiência da GASTROMED – Instituto Zilberstein. Entre em contato conosco!